恭賀新禧!
每一年AARD都會招集在牙科各大領域的專家,回顧前一年的重要文獻,所以2016年就是回顧2015年的文章,長達78頁,過年無聊時候可以看一下。

每一年AARD都會招集在牙科各大領域的專家,回顧前一年的重要文獻,所以2016年就是回顧2015年的文章,長達78頁,過年無聊時候可以看一下。
j-dent-res-2016-vol-95-p-408-415

在臨床上可以看到很多有type II diabetes的患者,其牙周狀況不佳或者是治療後比較沒辦法恢復正常牙周狀況。那反過頭來看,我們在治療牙周病的後,患者的type II diabetes能否改善?
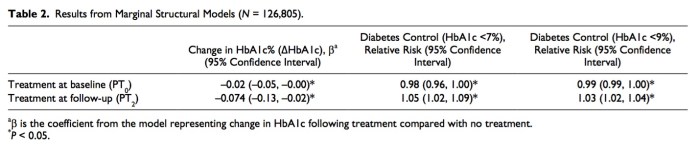
這篇prospective cohort study統計了超過12萬筆資料,直接跳到結果,就是有做牙周病治療的糖尿病患者的HbA1c可以略下降0.02-0.074%,總是有點效果。

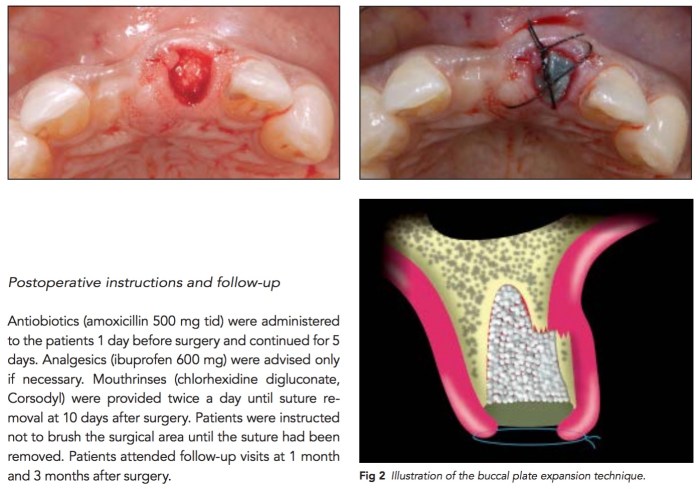
這篇研究我覺得很棒,他是在11位上顎小臼齒之前牙要拔牙的患者中,找buccal plate沒有問題的,然後小心的拔牙後故意將buccal plate用骨刀切斷,然後向外撐開,再塞Bio-Oss骨粉,然後追蹤CT看有沒有比較好的socket preservation效果。因為通常在拔牙後buccal plate都會向內吸收,那這樣故意向外推然後塞相對不易吸收的骨粉會如何?
結果很可惜的沒有什麼大的差異,會吸收還是會吸收,難怪前牙立即植牙的大師Dr. Kan會補一堆東西,因為就是會吸收。


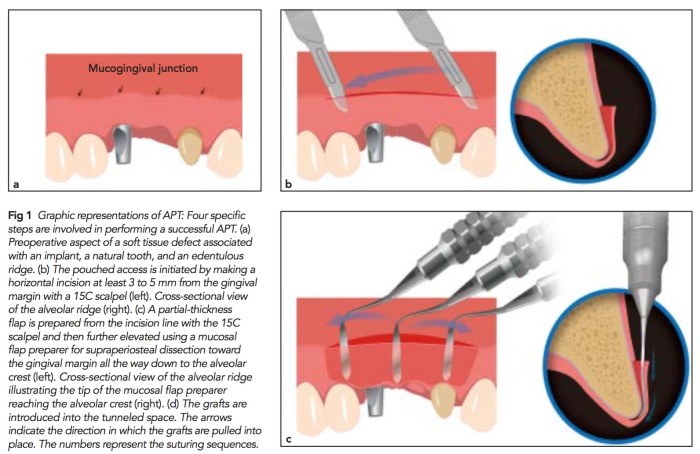
這篇文章是由台灣的林保瑩大師發表的,有別於VISTA方法的tunnel,林醫師是在apical的部份切partial,然後一樣塞CT graft。小弟因為不是手術部分專長,看起來這樣的方式對我來說會比VISTA簡單(因為開口比較大)。不知道牙周的大師們會選擇怎樣的方式去補肉?





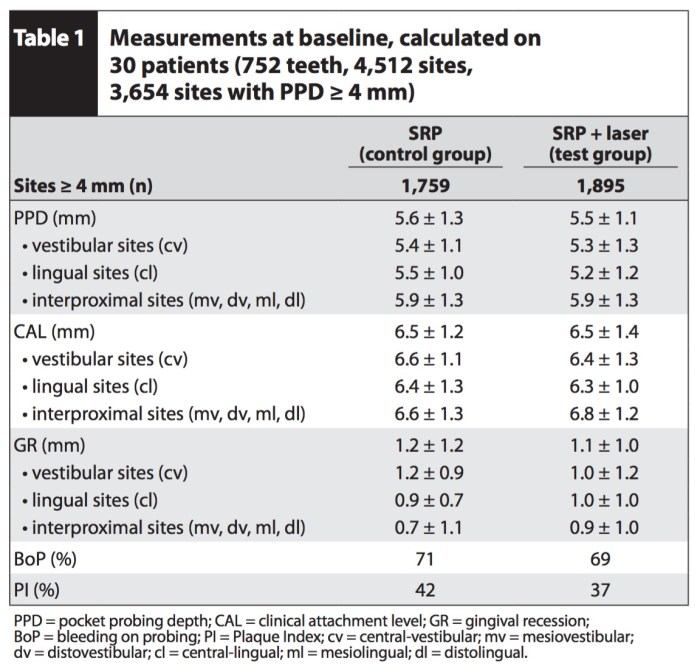
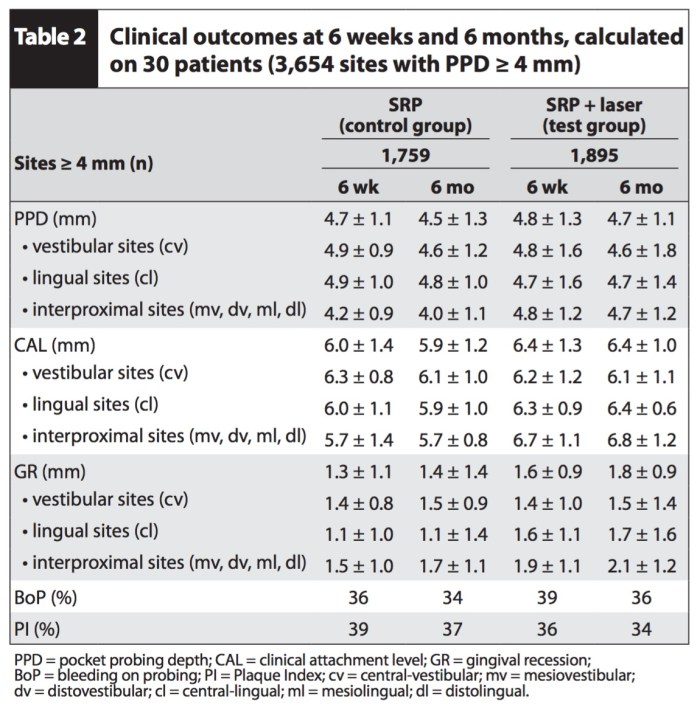
目前雷射對於牙周病的治療,我不能說沒有效果,但是我覺得這因人而異。這篇研究是使用Er, Cr YSGG Laser,然後隨機去在已經做完SRP牙周治療的患者使用,最後在追蹤看看有沒有差異。
結果是有沒有用雷射對於牙周治療沒有差異,雖然我覺得個人手法可能有差異,但是有牽扯到雷射學會或是廠商,事情就會複雜一些。



Peri-implant disease就是未來的一個顯學,因為植牙一定會有未來的維持性問題,這篇文章是作者對於peri-implant disease的分類,主要是因為病因,所以值得一看.





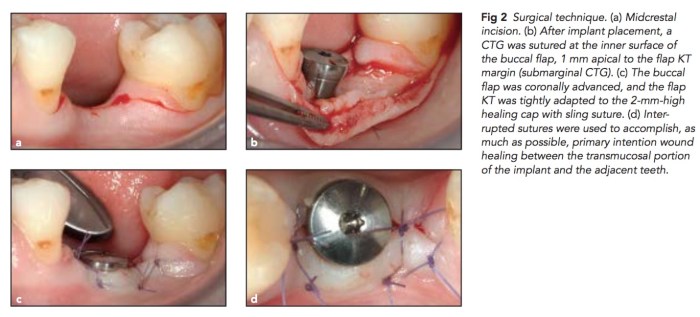
我看完這篇文章,又忍不住對於Dr. Zuccelli的團隊致敬,也改變了我的植牙思考模式。我在受贗復假牙專科訓的時候,很少有機會去接所謂tissue level implant,一開始我會去問為什麼,後來其實是因為我們配合的手術醫師多半是新手,種tissue level若是種不好很難收尾,所以乾脆就用bone level加上custom abutment,這也是我很常用的招式,我也相信是種不好的唯一解(除了不接出或是拿掉重種外,但以上很難跟患者解釋)。
在20個有shallow buccal bone dehiscence(小於3mm),利用Straumann Standard Plus,將implant abutment connection放在bone之上2mm, 加上buccal side flap之內縫上一塊CT graft。在追蹤三年後仍然保持良好。
那為什麼不可以用bone level加上長的healing abutment?因為這個團隊認為這樣bone 會繼續向下掉,連帶拖累soft tissue。我的專長畢竟是在硬組織的方面,軟組織的部分真的要再多進修。

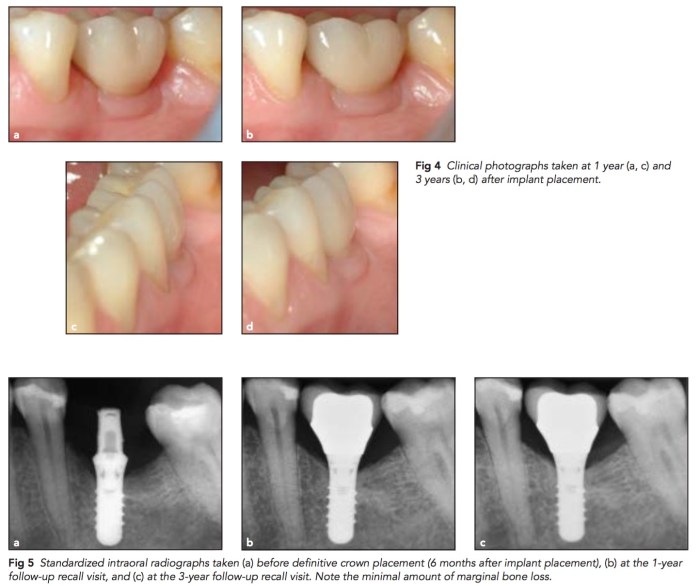


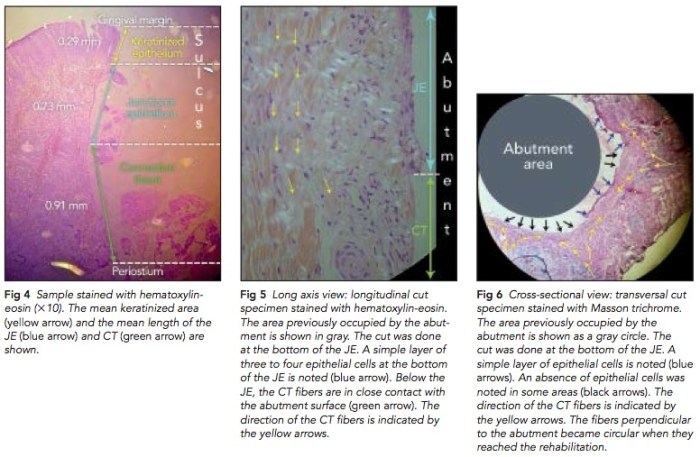
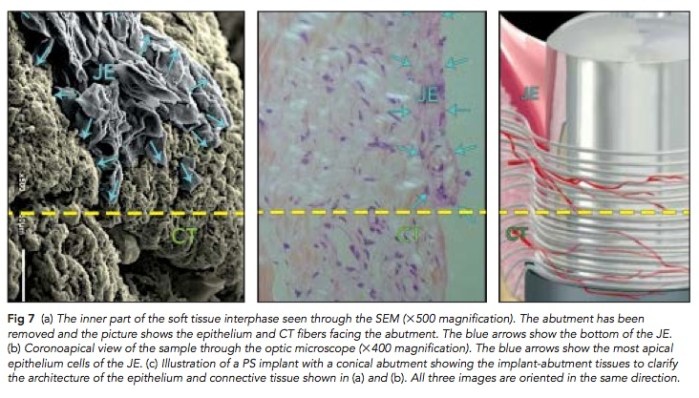
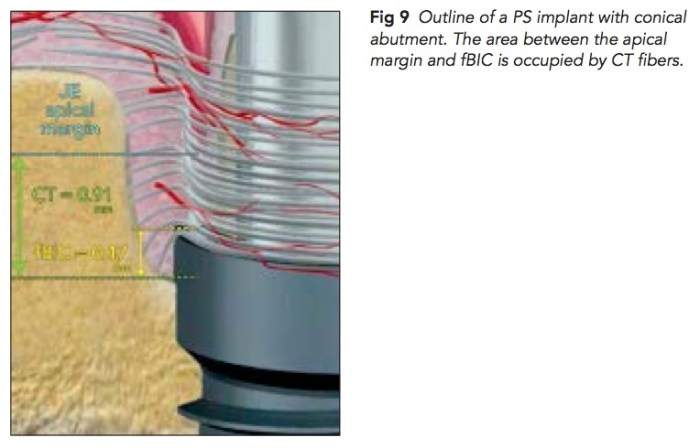
我們在念牙周病的時候一定需要知道PDL有分成幾個不同的群組, 有不同的方向. 在cervical region的部分的PDL在健康的時候可以保護牙齒, 不讓細菌向下侵入. 這篇文章提到一個重要的觀點, 也是platform switching的關鍵, 就是在abutment向內縮, peri-implant connective tissue fiber會形成一圈circular collagen fiber去圍住abutment, 配合好的oral hygiene可以避免細菌的侵入進而保護底下的骨質.
實驗的方式是先用很小的healing abutment接出, 然後等8周後用punch連同abutment一起取出後切片. 然後切片下去看, 可以發現有一圈collagen fiber會去圍繞. 當然這是理論, 但是實際上是不是都可以形成這樣的fiber? 需要更多的研究.




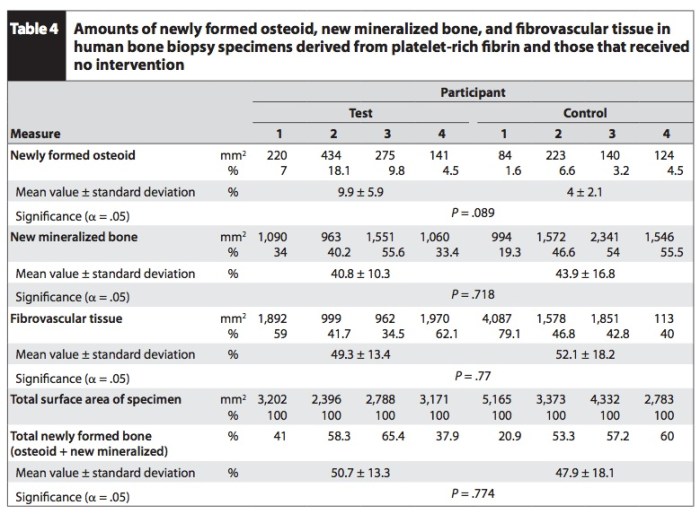
Platelet-rich fibrin (PRF), 或是相關性質的產物, 是牙科近十年來相當火熱的題目之一.但是這樣的輔助物質, 在組織學上真的有那麼神奇嗎?這篇研究是少見的split mouth study, 要在同一位受試者上找到找到在上顎有兩顆要拔除然後之後植牙的情況.
因為這樣的患者很少, 所以只有四位. 在拔除掉hopeless的牙齒後, 隨機在其中一個位置放置PRF, 而另一側就自然癒合. 等候三個月後在植牙同時使用terphine取骨去切片看骨再生的情況.
結果兩側都是有大約一半的new bone formation以及另一半的fibrovascular tissue. 有無補PRF的情況並無組織上的差異. 我是相信去補PRF的想法是很好的, 因為抽自己的血補自己是無害的, 但是是不是每次都那麼神奇呢, 就看個人使用經驗如何了.


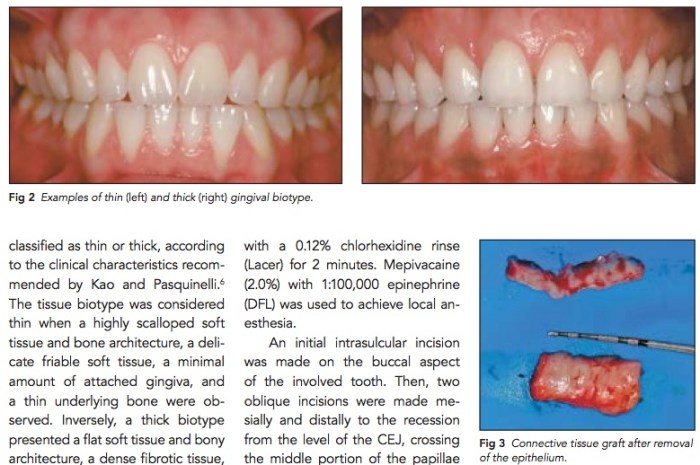
這篇文章是在比較在thin or thick biotype的患者上去做root coverage的結果比較. 使用的是CT graft加上coronally positioned flap.
在19位受試者中, 有10位是thin而有9位是thick biotype. 在做CT graft加上coronally positioned flap後觀察6個月, 然後去測定root coverage的情況.
結果整體來說的root coverage大約是90%, complete coverage的機率為77.8%, 關於thin or thick biotype的情況並沒有差異. 因為我在看有需要做root coverage的台灣患者多是thin biotype, 所以這篇文章可以幫忙佐證. 但要注意的一點就是這篇文章root coverage的條件是Miller Class I or II, recession小於3mm.