這篇研究是比較少見的,去比較上顎無牙的時候,使用all-on-4固定式假牙跟傳統的全口假牙,對上下顎class I RPD的咬合時,上顎的骨吸收之比較。
當然有植牙的幫助下,比起傳統假牙,骨吸收明顯的少,但要注意的是,即使有all-on-4的支持,上顎骨仍然在吸收,所以長期的追蹤會如何呢?

很久沒有分享閱讀的的文章,因為二寶的到來,很少會有時間可以好好的看書了。這篇最新的文章,其實相當簡單但很重要。
我們在鎖植體的abutment時候,通常會用CHx 0.2%沖洗消毒後再鎖,為什麼?其實就是將附近的唾液沖掉,另外可以增加abutment reverse torque,也就是比較不會掉。
當然有些研究的結果CHx不一定這麼神奇,但是一定不要讓唾液泡進去connection,研究上幾乎一面倒的結論,唾液會讓connection變弱的。

Journal of Prosthodontics 2019 Vol.28 P.837-839

這篇文章的重點也是圖。就是因為上顎後牙區缺牙後,骨吸收是向內的,所以植體的位置會偏舌側。那如果位置不差,那當然做正常咬合。若是不好,就作反咬。千萬不要做edge to edge,那樣容易咬到臉頰舌頭。我是覺得如果沒有把握,先做臨時假牙試一試咬合,不要直接做正式假牙。


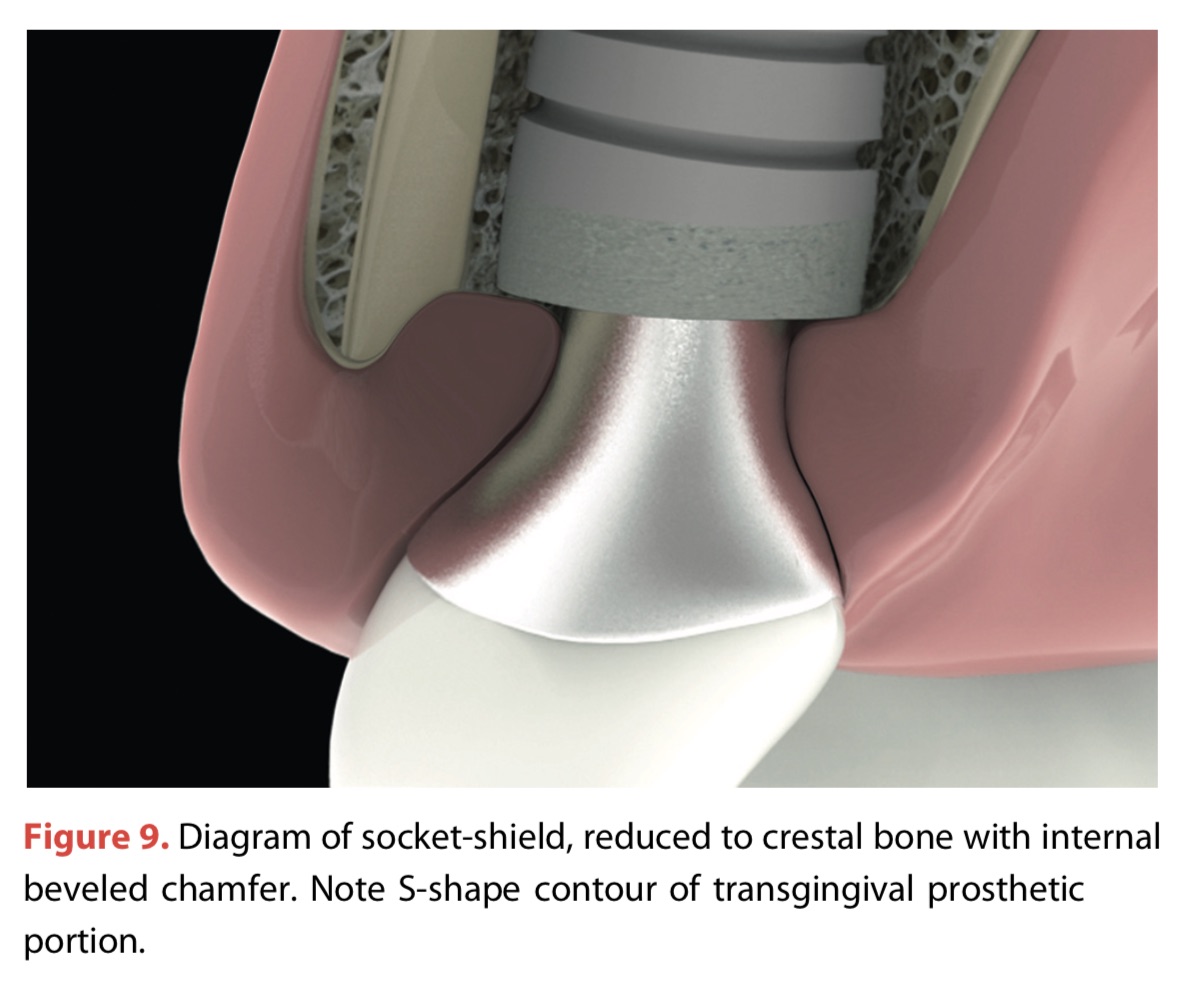
因為我的專長畢竟是在假牙的部分,雖然前牙及拔及種做了也有一些案例,但是說到socket-shield這2010年才開始的方式,真的是不敢嘗試。
這篇案例的圖很漂亮,但也是一個很有種,在一顆有apical lesion的牙座及拔及種還留牙根。最後一張圖是精華,值得收起來。




Journal of Prosthodontics 2019 Vol.28 P.743-749

看到Dr. Alan Carr的文章,就知道是著名的Mayo Clinic的統計文章了。簡單來說這篇文章是去統計在Mayo Clinic 從1983-2014之間的6358位患者,有接受過植牙,然後跟他們服用的藥物交叉比較,看看有沒有因為藥物而造成植牙的失敗率提高。
以往我們所唸的文章,以及我所知,目前公認IV注射骨鬆藥物可能造成顎骨壞死,但這篇文章統計起來,結論是“都沒有影響”。當然這樣的回顧性統計,年限拉得很長,老問題就是變因太多了。總結就是吃的藥物應該是沒有什麼影響,而是患者本身的疾病若是真的很糟,醫師要衡量一下植牙是否利大於弊。


我目前在臨床上的工作,簡單分成兩等份,一般牙科(OD/ENDO/Scaling)佔掉一半,假牙(CD/RPD/ Implant)佔另一半。假牙的部分其實做的沒有到很多,植牙也是。剛好最近在統計回到台灣五年的植牙數據,也剛剛好看到這篇文章,竟然有相似的植牙數量跟失敗率,於是分享一下。
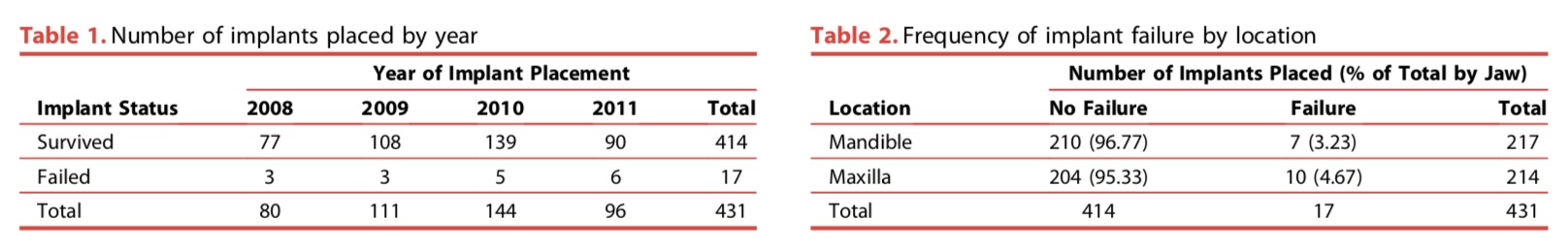
作者群回顧了431個單顆植牙的案例,然後一共失敗了17隻植體,然後去比較上下顎的失敗率。發現根本沒差…連位置也沒有什麼差異。我是覺得一樣的研究都是差不多,因為變因太多了。
所以我是跟我的患者說,成功率約96%,為什麼會失敗有時候我也不知道。位置沒有什麼大差異,當然我們會去避免一些基本的準則,我會再分享給大家。