Int J Prosthodont 2017 Vol.30 P.153-155

這篇研究我覺得相當有意思,所以雖然他的樣本數只有11位患者,但是和我在臨床上看到的情況很類似。在這些有parafunction的患者中,使用polyether印模倒模,然後將模型用CAD/CAM掃描後,去看牙齒在一年後的磨耗量。發現的結果是在上顎正中門齒的磨耗量最大,而前牙都有磨耗到140um的程度。我是覺得未來口掃機比較普及之後,可以立即的追蹤患者牙齒的整體磨耗,是一個很大留下患者的賣點,不知道未來會如何?

Int J Prosthodont 2017 Vol.30 P.153-155

這篇研究我覺得相當有意思,所以雖然他的樣本數只有11位患者,但是和我在臨床上看到的情況很類似。在這些有parafunction的患者中,使用polyether印模倒模,然後將模型用CAD/CAM掃描後,去看牙齒在一年後的磨耗量。發現的結果是在上顎正中門齒的磨耗量最大,而前牙都有磨耗到140um的程度。我是覺得未來口掃機比較普及之後,可以立即的追蹤患者牙齒的整體磨耗,是一個很大留下患者的賣點,不知道未來會如何?

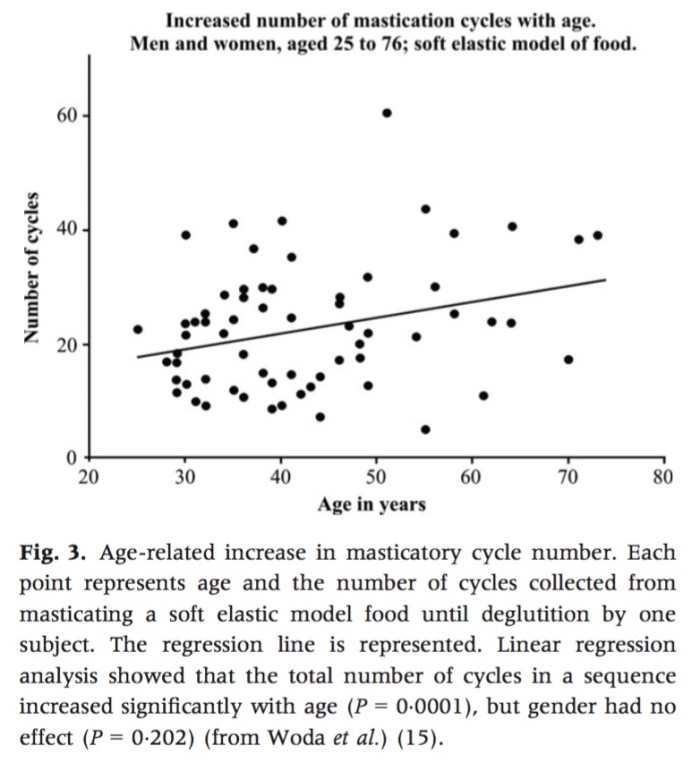
Journal of Oral Rehabilitation 2017 Vol.44 P.299-312

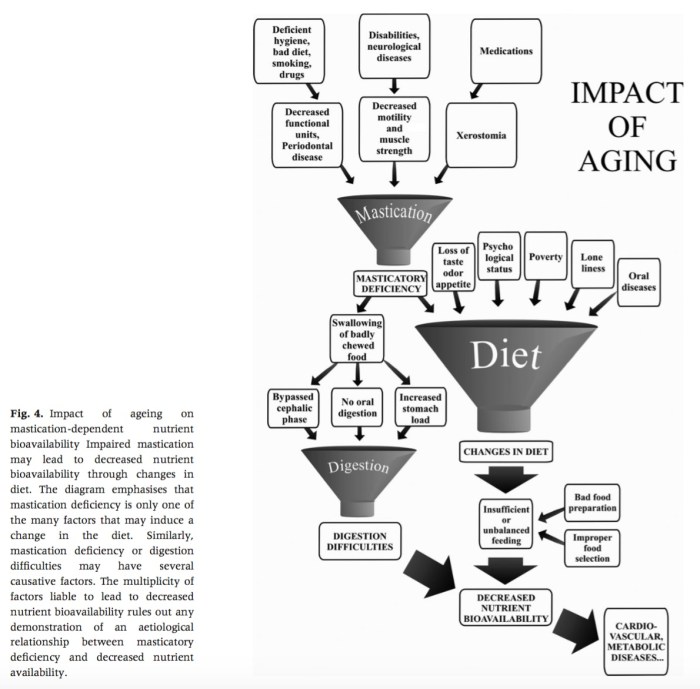
我們在臨床上看到許多年紀大的患者,如果牙齒剩餘數量夠多且夠完整,通常身體健康的機會就大; 反過來說牙齒不好的年紀大患者,常常是身體虛弱需要坐輪椅的。這篇回顧性的文章也是這樣做出結論,年紀越大越需要咀嚼,可是牙齒又不夠好只能吃軟爛的食物,然後營養不夠,接著惡性循環然後就身體越來越差。最後一張圖片整理得相當完整,值得一看。


我們在臨床上其實很怕遇到患者跟你說,我之前做了一些牙科的治療,然後就有TMD或是bruxism的問題出現,所以我想要做矯正或是全口重建來改善。好,真的可以用矯正或是全口重建,改變咬合然後讓患者不會有TMD或是bruxism的症狀嗎?這篇文章就是以科學的角度來回顧分析。
依往例直接跳到結論,內文其實寫得不錯可以自行參閱。依目前的研究來說,沒有足夠的科學證據可以證明做矯正或是全口重建改變咬合,可以改善TMD或是bruxism的情形。所以目前我也不會主動去說要用改變咬合的方式去改TMD或bruxism,做完後若真能夠改善可能是巧合。

我想去年有很多醫師有去上Dr. Coachman的DSD課,然後拿到了DSD認證。我覺得這是一件好事,但我沒有去上。因為要真的將DSD用到臨床上,需要相當大的苦心,另外,DSD真的能夠用的,就是上顎前牙,如果要全口設計,現在很多能夠做CAD/CAM的機器及軟體也可以使用。所以是不是要這樣子去用,就看醫師自己覺得值不值得了。





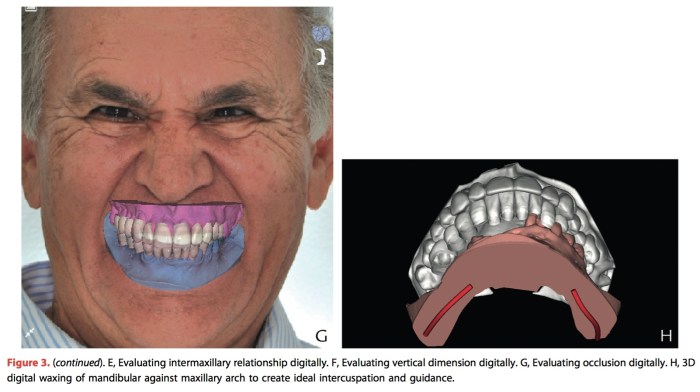
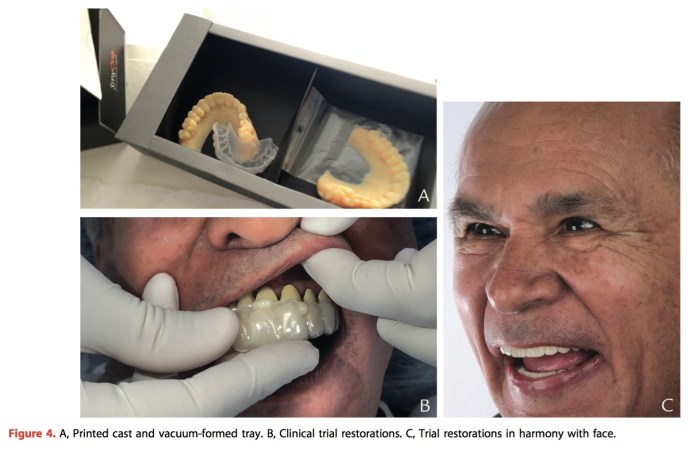
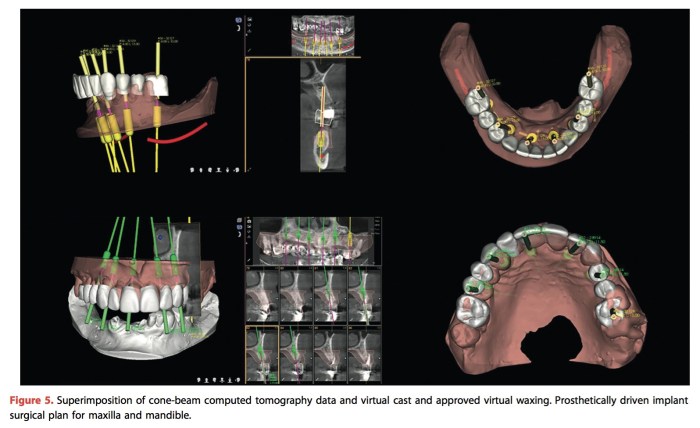

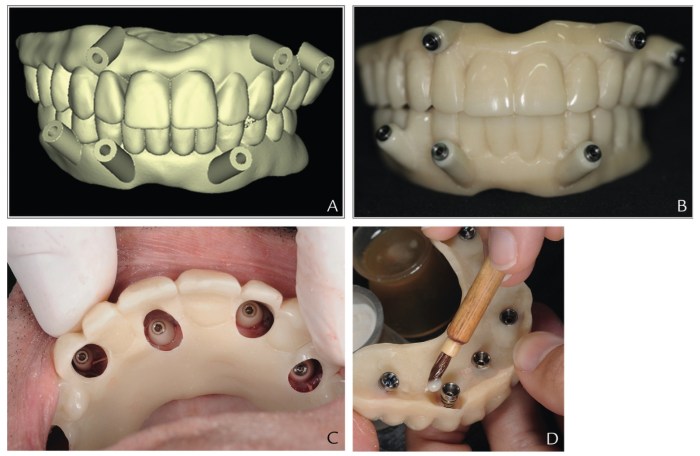
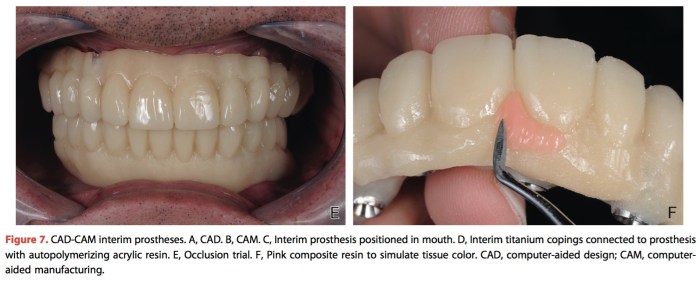
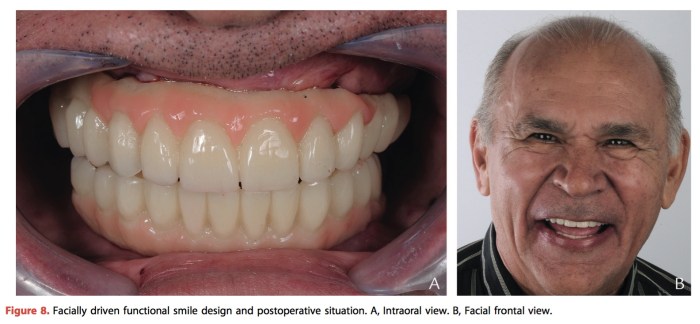
Journal of Prosthodontics 2016 Vol.25 P.585-588

這個方式其實是相對比較省錢的方式,就是金屬的framework加上樹脂牙做overlay RPD,製作上有沒有什麼困難之處?難的地方很多,第一,你會有很多的undercut要閃開,所以在做surveyor測量時要很小心; 第二,樹脂牙每一顆都要小心的裁切到剛好,那是很難的事,所以應該是裁切到差不多然後再用packing or reline的方式去補,這樣就會有很多層的接縫,容易變色或是強度不足; 第三,因為要承受咬合力,樹脂的磨耗應該很快,要常常回來修補。但是優點是價錢便宜很多,修補也不算困難。診斷是否失去垂直高度的部分,那就要看醫師及患者之間的溝通,有時候是真的不夠高,有時候你也沒有空間去做高,這篇文章的第一個附圖很經典值得一看再看。





Journal of Prosthodontics 2016 Vol.25 P.531-535

這又是一篇photoshop的美學研究,就是將牙齒的位置利用photoshop去修正,將smile line放置到不同的高度,讓不同年齡層去選擇那一張比較好看,哪一張比較不吸引人。這個研究的比較可信的原因是其中他不只是將圖片依照露出上顎牙齒的程度排序後來選,這樣很容易讓受試者選頭尾那幾個,他有將圖片隨機排序後再選,可信度會比較高。
結果不管年齡層,上顎牙齒露出越多越好看,所以排牙時一定要注意,很多時候的問題是美觀,有很多全口假牙的患者根本不在意功能,看起來好看就會好咬?心裡的因素啊。


Journal of Prosthodontics 2017 Vol.26 P.70-74

雖然說mini-implant的使用,我個人是有存疑的,但是在這個case,因為患者尚未成年且牙槽脊很窄,使用mini-implant是一個相當高明的做法,所以說沒有一定的做法,只是看你有沒有去想到怎麼去做而已。



這個JPD的文章相當有創意,他是在單顆缺牙區,使用透明的bite material,然後拿起來打個洞放GP,拿去拍x ray or CBCT當作radiographic stent。這樣的方式的確比起印模後做lab省時,應該也比較省錢一些。


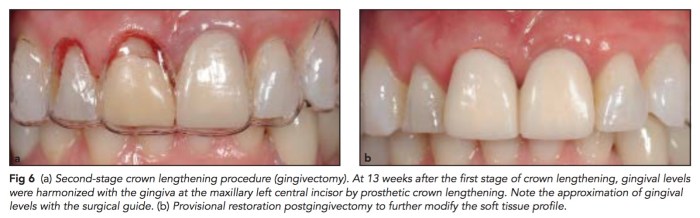
這篇文章是說有一位患者,她在做完後牙的重建之後,想要開始整理前牙,但是她的左上正中門牙斷裂了,所以就做了及拔及種。以上聽起來相當合理,有了好的後牙後開始做前牙,但是這群作者相當在乎美觀,認為這樣是錯的。為什麼錯?因為gummy smile以及不平均的牙齦線。
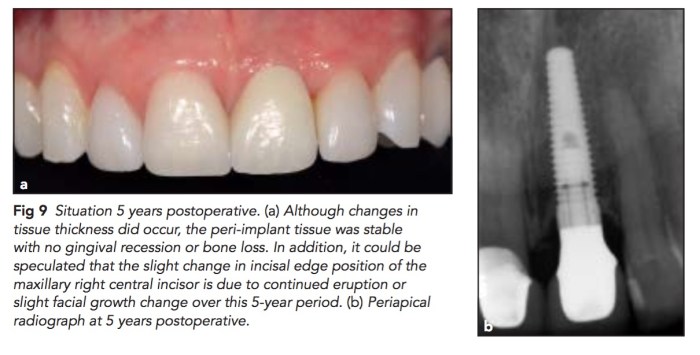
那該怎麼做?我是覺得這個立即植牙沒有如標題一樣有種歪,但是可以在facial side多補不可吸收的骨粉,去撐開軟組織。然後先撐implant soft tissue,在做esthetic crown lengthening。最後配合好的contour custom abutment及全瓷冠,我想目前的極限就是如此了。
所以治療的順序?重新整理,上顎前牙就是要小心,要不要做CLP?要討論再三再植牙。



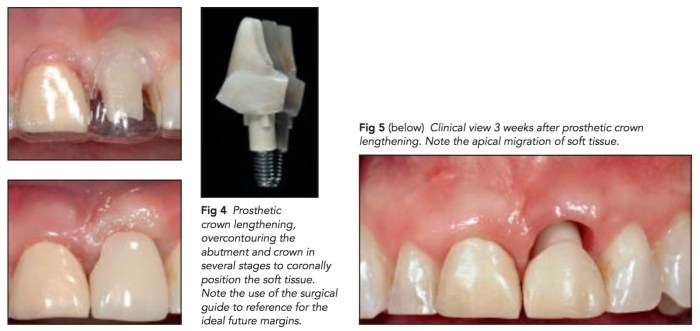


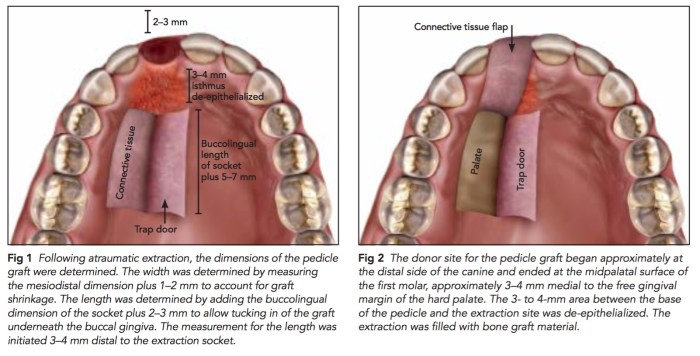
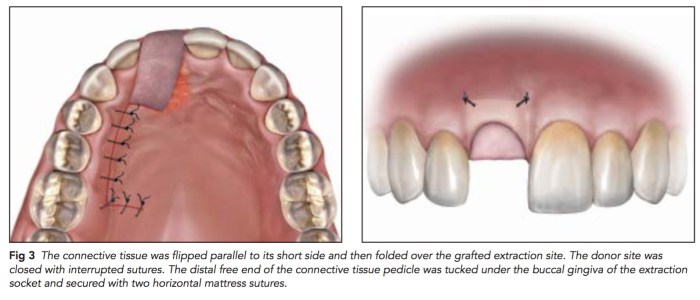
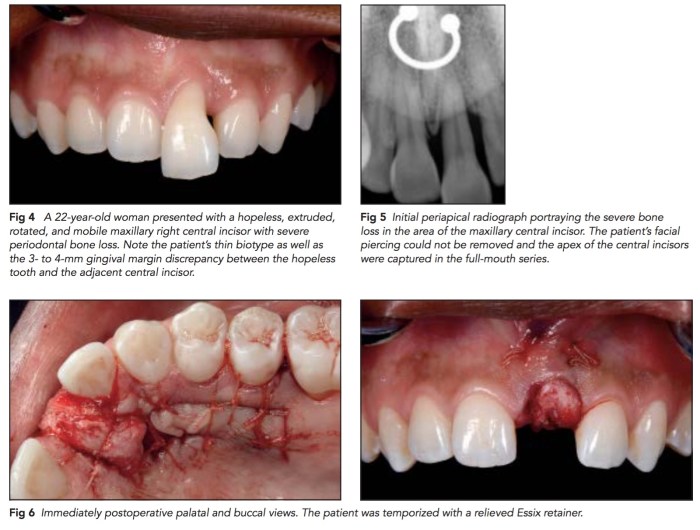
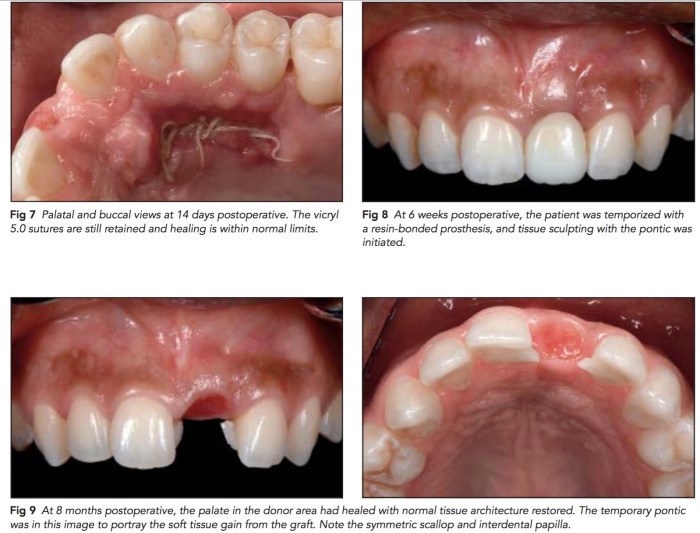
如果上顎前牙有需要拔牙,而因為缺損過大,不但是骨缺損,還有軟組織的缺損,可以考慮用這樣的方式,就是用palatal pedicle flap去補拔牙後的洞。但是這樣的情況有很多的限制,因為只能補一顆。這篇文章所附的圖很清楚,值得一看。